Indhold
- etaper
- Del 1 Foretag de første kontroller
- Del 2 Evaluer kvaliteten af filmen
- Del 3 Identificer filmene, og juster dem
- Del 4 Analyser billedet
Du har sandsynligvis set et røntgenbillede af brystet, eller måske har du lige lavet en. Har du nogensinde spekuleret på, hvordan man læser sådan en røntgenstråle? Når du ser på det, skal du huske, at det er en 2D-repræsentation af et 3D-objekt. Højden og bredden forbliver uændret, men dybden går tabt. Filmens venstre side repræsenterer individets højre side og vice versa. Luften vises i sort, fedtet vises i gråt, det bløde væv og vandet vises i lysere grå nuancer, og knoglerne og metallet ser hvidt ud. Jo tættere væv, jo mere ser det hvidt ud på røntgenstrålen. De tæteste væv forekommer strålende og lysende på filmen, mens de mindre tætte væv forekommer radiolucent og mørke.
etaper
Del 1 Foretag de første kontroller
-

Kontroller patientens navn. Frem for alt skal du sørge for at undersøge den rigtige røntgen. Dette lyder indlysende, men når du er stresset og under pres, vil du sandsynligvis gå glip af nogle grundlæggende. Hvis du ser på den forkerte røntgenstråle, spilder du tid og ikke vinder. -

Se patientens medicinske historie. Når du forbereder dig på at læse et røntgenbillede, skal du være sikker på, at du har al den nødvendige information om patienten, inklusive hans alder, køn og sygehistorie. Du kan være i stand til at sammenligne med gamle røntgenstråler, hvis der er nogen. -

Læs datoen for røntgenstrålen. Hvis du sammenligner med andre røntgenstråler, skal du være opmærksom på datoen (kontroller altid, om røntgenstråler er tilgængelige). Datoen, hvor røntgenstrålen blev taget, er vigtig for at etablere keglen og fortolke observationer.
Del 2 Evaluer kvaliteten af filmen
-

Kontroller, om filmen blev taget på tidspunktet for en fuldstændig inspiration. Røntgenbilleder af brystet tages normalt, når patienten er i inhalationsfasen. Dette er vigtigt sammenlignet med kvaliteten på røntgenstrålen. Når røntgenstråler passerer gennem thoraxens forreste væg, er filmens nærmeste ribber (de bagerste ribben) mest iøjnefaldende. Du skal se de bagerste ribben, hvis billedet er i fuld inspiration.- Hvis du ser 6 tidligere ribben, er det, at filmen er af meget høj kvalitet.
-

Kontroller eksponeringen. Overeksponerede film virker mørkere end normalt, og de små detaljer er svære at se. Undereksponerede film vises hvidere end normalt og resulterer i udseendet af uigennemsigtige områder. I en korrekt røntgenbillede skal du se intervertebrale kroppe.- Underudnyttet radiografi adskiller ikke rygvirvellegeme fra intervertebrale rum.
- Filmen er underbrugt, hvis du ikke kan skelne mellem thoraxhvirvlerne.
- En overudnyttet film viser meget tydeligt de intervertebrale rum.
-

Kontroller for tilstedeværelsen af en rotation. Hvis patienten ikke var helt flad, er det muligt at se en vis rotation på røntgenstrålen. Hvis dette er tilfældet, var mediastinum ikke normalt. Du vil være i stand til at kontrollere, om der var en rotation, mens du kiggede på de clavikulære hoveder og thoraxhvirvelkroppe.- Kontroller, at rygsøjlen er på linje med midten af brystbenet og midten af knæbenene.
- Kontroller, at clavikulerne er i vater.
Del 3 Identificer filmene, og juster dem
-

Se efter indikatorerne. Den næste ting at gøre er at identificere røntgenstrålens placering og justere filmene korrekt. Kontroller de forskellige indikatorer, der er trykt på røntgenstrålen. den for Venstre, R for højre, PA til anterior postero, AP til posterior anterior osv. Bemærk patientens position: liggende på ryggen, oprejst, lateral, decubitus. Kontroller hver side af røntgenstrålen. -

Placer anterior posterior og lateral røntgenstråler. En normal brystradiograf består af anterior posterior (PA) og lateral posterior film, som skal læses sammen. Juster dem for at se dem, som om patienten vender mod dig. Hans højre side vender mod din venstre side.- Hvis du har gamle røntgenstråler, skal du placere dem ved siden af dem.
- Udtrykket posterior anterior (PA) repræsenterer retningen af røntgenstrålene, der passerer gennem patienten bagfra til fronten.
- Udtrykket anteroposterior (AP) repræsenterer retningen af røntgenstråler, der passerer gennem patienten fra fronten til bagsiden.
- Lateralt røntgenbillede af brystet tages, når patientens venstre side er mod røntgenrøret.
- En skråt udsigt er en skråt overblik mellem standardfronten og sidevisningen. Det er nyttigt til lokalisering af læsioner og eliminering af overlejrede strukturer.
-
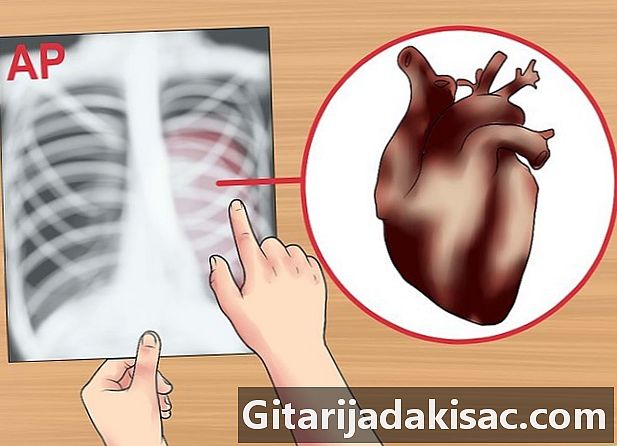
Kend genkende en anteroposterior radiografi (AP). AP-røntgenbilleder tages undertiden, men kun for patienter, der er for syge til at stå op og modtage AP-røntgenbilleder. AP-røntgenbilleder tages i en kortere afstand end PA-røntgenbilleder. Afstanden reducerer effekten af stråledivergens og forstørrer strukturer tættere på røret, såsom hjertet.- Når AP-røntgenbilleder tages nærmere, forekommer de større og mindre distinkte end almindelige PA-film.
- En AP-film kan vise et forstørret hjerte og et udvidet mediastinum.
-
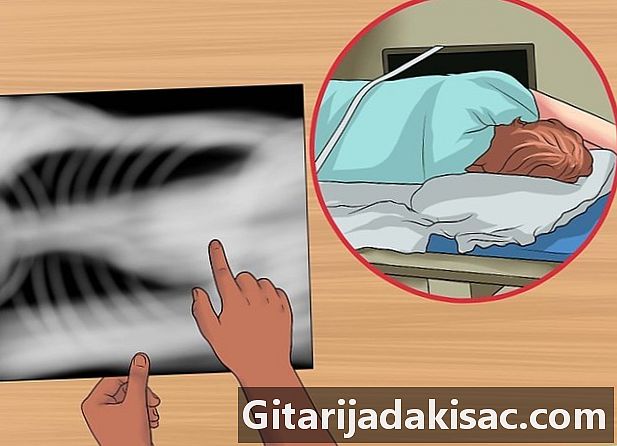
Bestem, om røntgenstrålen kommer fra en liggende position. En sådan røntgenbillede tages, når patienten ligger på deres side. Det giver mulighed for at evaluere tilstedeværelsen af mistænkelige væsker (pleural effusion) og for at demonstrere, om effusionen er lokal eller mobil. For at bekræfte en pneumothorax, kan du undersøge den ikke-afhængige hemi-thorax.- Den afhængige lunges tæthed skal være større. Dette skyldes vægten af det mediastinum, der presser på det.
- Hvis dette ikke er tilfældet, indikerer det luftopbevaring.
-
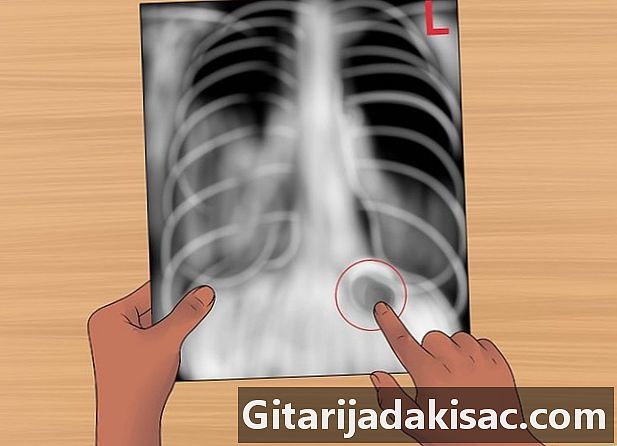
Juster venstre og højre. Du skal være sikker på, at du kigger i den rigtige retning. Du kan kontrollere dette hurtigt og nemt ved at se på gastrisk boble. Hun skal være til venstre.- Evaluer mængden af gas og placeringen af gastrisk boble.
- Normale gastriske blæder kan også ses i lever- eller miltkolon.
Del 4 Analyser billedet
-
Start med en generel eksamen. Før du fokuserer på de specifikke detaljer, tilrådes det at have et globalt syn. De store ting, du måske er gået for hurtigt med, kan ændre fortolkningen af det, du bruger som referencepunkter. Start med denne generelle gennemgang giver dig også mulighed for at vide, hvilke specifikke punkter du skal se på. Teknikere bruger ofte ABCDE-metoden på engelsk: A for luftveje (luftvej), B for knogler (os), C for silhuet hjerte (hjerteform), D for membran- og lungefelter og E for alt andet (alt andet) -

Kontroller for instrumenter som rør, intravenøse rør, elektrokardiogramledninger, pacemakere, kirurgiske tang eller afløb. -
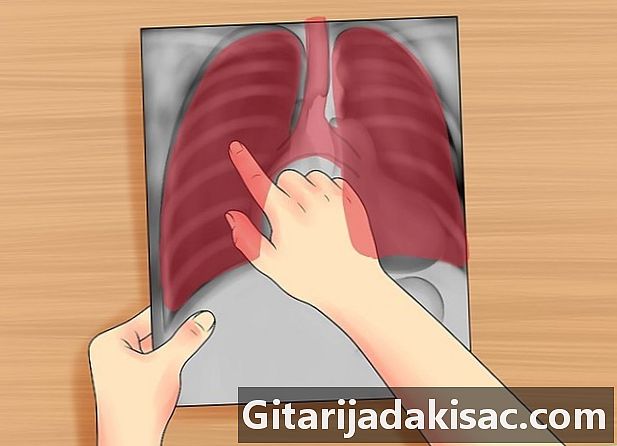
Kontroller luftvejene. Kontroller, om luftvejene er fri og mediale. For eksempel, i tilfælde af pneumothorax under tryk, ledes luftvejen væk fra den berørte side. Se efter "carina", det vil sige det sted, hvor luftrøret opdeles i to bronchier, højre og venstre. -
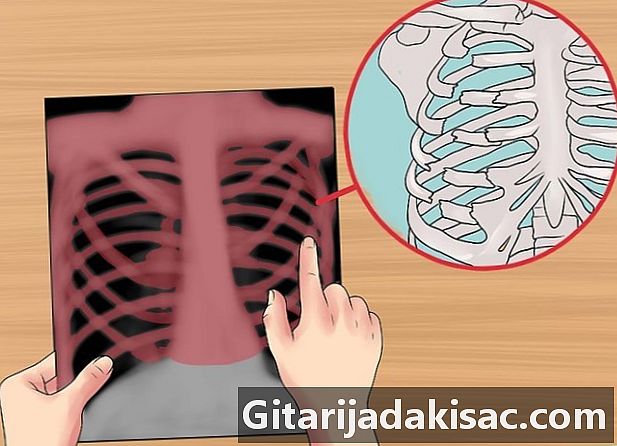
Kontroller knoglerne. Kig efter brud, læsioner eller abnormiteter. Bemærk størrelsen, formen og konturen af hver knogle, deres densitet eller mineralisering (de osteopeniske knogler forekommer tyndere og mindre uigennemsigtige), den kortikale tykkelse i sammenligning med det medullære hulrum, den trabecular struktur, tilstedeværelsen af brud, brud, lytiske eller blastiske zoner. Se efter lytiske eller sklerotiske læsioner.- En lytisk knoglesektion er et sted af los, hvis tæthed falder (det ser mørkere ud). Dette område kan forekomme perforeret sammenlignet med det omkringliggende område.
- En sklerotisk knoglæsion er et område med los i densitetsstigningen (det ser hvidere ud).
- Ved samlingerne skal du kigge efter indsnævringsrum, udvidelse, forkalkning i brusk eller luft i samlingerne og unormale fedtpuder.
-
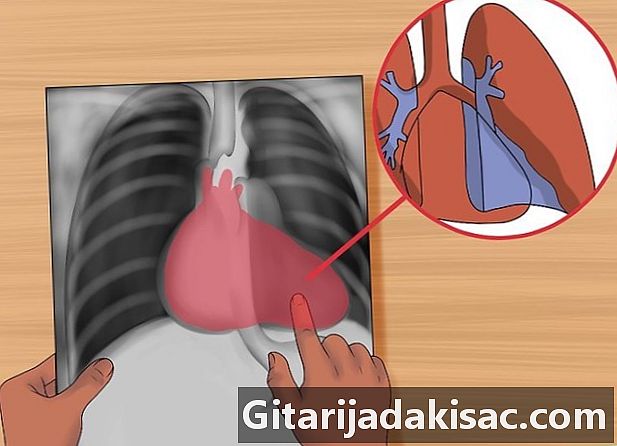
Se efter tegn på hjertetallet. Det er i det væsentlige fjernelse af silhuetten eller tabet af grænsefladen mellem lunge og blødt væv, der opstår efter en masse i lungen. Se på størrelsen på hjertefiguren (det hvide rum repræsenterer hjertet mellem lungerne). En normal hjertesilhouet optager mindre end halvdelen af thoraxens tykkelse.- Se efter tilstedeværelsen af det vandflaskeformede hjerte på en PA-film, hvilket antyder en perikardieudstrømning. Foretag en ultralyd eller computertomografi for at bekræfte.
-
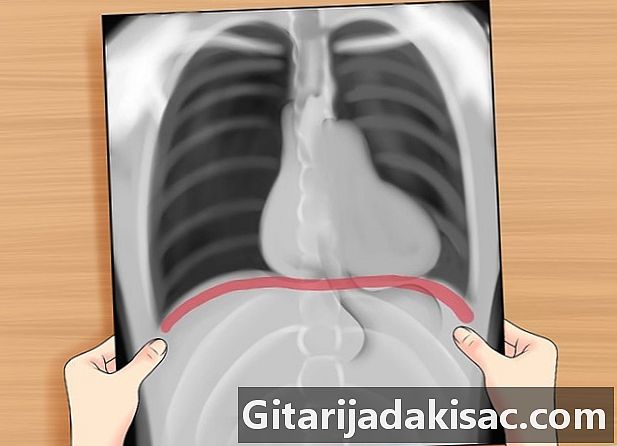
Kontroller membranen. Se, om membranen er flad eller hævet. En flad membran kan indikere emfysem. En oppustet membran kan indikere et område med konsolidering af en luftvej (som ved lungebetændelse), hvilket gør det umuligt at skelne den nedre lunge fra maven med hensyn til vævstæthed.- Den højre membran er normalt højere end den venstre på grund af tilstedeværelsen af leveren under den højre membran.
- Se også på costophrenic (som skal være akut) for at se, om det er stump, hvilket kan indikere en effusion (fordi væskerne går ned).
-

Kontroller hjertet. Undersøg hjertets kanter: figurens kanter skal være skarpe. Se om en radioopacitet skjule hjertets grænser, for eksempel i højre midterste flamme og venstre sprog. Se også, om der er abnormiteter i de ydre bløddele.- Et hjerte, hvis diameter er større end halvdelen af thoraxdiameteren, forstørres.
- Bemærk lymfeknuder, subkutant emfysem (en lufttæthed under huden) og andre læsioner.
-
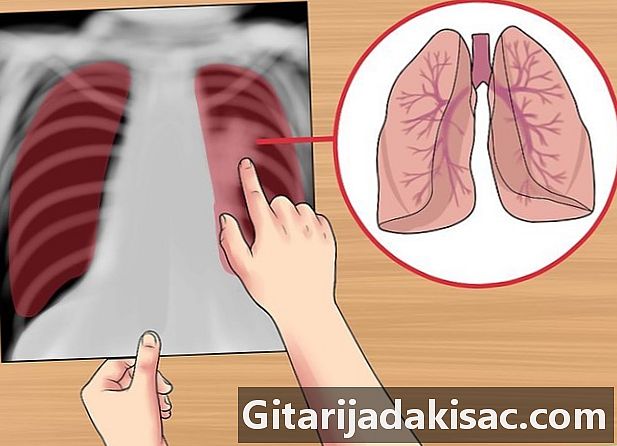
Kontroller lungerne. Start med at se på symmetri og mulige store områder med gennemsigtighed eller unormal densitet. Forsøg at træne dine øjne til at genkende hjertet, toppen af labdomen og den bageste lunge. Du bør også undersøge vaskulariteten og tilstedeværelsen af masser eller knuder.- Undersøg lungerne for enhver luftvej eller flydende bronchogram.
- Hvis en væske, blod, slim eller tumor fylder luftsækkene, ser lungerne udstrålede (lyse) med mindre synlige mellemliggende rum.
-
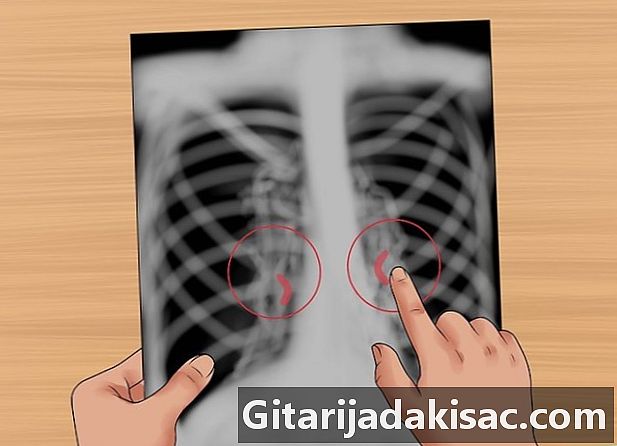
Overhold helten. Kig efter knuder og masser i begge lunges hilum. Set forfra repræsenterer de fleste skygger i hilum de venstre og højre lungearterier. Den venstre lungearterie er altid højere end den højre, så den venstre hilum er højere.- Kig efter forkalkede lymfeknuder i hilum, som kan være forårsaget af gammel tuberkulose.